Вылечить мокрый кашель у ребенка поможет своевременная и правильная диагностика, а также адекватная терапия.
Этиология и патогенез
Кашель – один из самых частых симптомов, наблюдающийся у детей. Это сложная защитная реакция организма, направленная на выведение бронхиального секрета, инородных частиц, микроорганизмов из легких и бронхов. Благодаря кашлю происходит восстановление проходимости дыхательной системы.
Признаки и причины
Агонизирующий кашель в основном доброкачественный, но также непредсказуемый: некоторые дети за короткое время увеличивают интенсивную одышку. Таким образом, Фонд по охране здоровья детей собрал самые важные факты о болезни, которая вызывает так много бессонных ночей родителей. Это глубокий кашель с жесткими, суровыми и лаящими звуками, напоминающими лай тюленей или блеяние овец - отсюда популярное название «овечий кашель». Ребенок задыхается и дает рисунок, иногда стонет, иногда жужжит звук при вдыхании.
Голос хриплый или сжатый. Ребенок плачет и полностью испуган. Истинный Крупп ранее назывался гортанной дифтерией. Те же симптомы, но без дифтерийной инфекции, назывались псевдогруппой, медико-субглоткий ларингит. Другими распространенными названиями являются синдром Круппа, Круппюстен, вирусный Крупп, Инфектрупп или гортанный катар.
Влажный кашель называют продуктивным. Такой бронхоспазм сопровождается образованием бронхиального секрета с последующим его выведением.
Чаще неприятный симптом возникает в холодное время года, лето и весна – достаточно благоприятный период. Возникновение мокрого кашля (без симптомов гриппа или ОРВИ) летом связано с действием на организм аллергена во время цветения некоторых растений. Важную роль при этом играет наследственная предрасположенность.
Но то, что имеется в виду, всегда является сужением дыхательных путей, что приводит к респираторному расстройству. Кашель происходит почти исключительно ночью. Как правило, мягкий холод с больным горлом и насморком, причиной которого является вирусная инфекция или аллергическая реакция. Симптомы заболевания вызваны тем, что голосовые связки и слизистые оболочки воспаляются и опухают на основных участках гортани и трахеи ребенка. Причиной обычно является заражение различными вирусами, которые в любом случае затрудняют жизнь маленьких детей в холодное время года.
Воздействие аллергена вызывает отечность слизистой дыхательных путей, что затрудняет выделение секрета. В бронхах накапливается много слизи и возникает кашель. Устранение аллергена позволяет избавиться от кашля без применения муколитиков и антибактериальных средств.
Важно! Кашель – защитная реакция организма. Его появление – первый сигнал для родителей о наличии патологического процесса в организме ребенка.
Хотя эти вирусы приводят к простуде у большинства детей, они вызывают типичный захват Круппа у тех, кто особенно восприимчив. Псевдоприседание является младенческой и дошкольной болезнью и наиболее распространено у детей в возрасте от двух до шести лет. Причина: в этом возрасте анатомические условия в области гортани очень близки, в то же время слизистые оболочки детей в настоящее время особенно сильно реагируют на инфекции и раздражение. Тяжелое загрязнение воздуха в определенных погодных условиях, очевидно, увеличивает риск.
Лечение влажного кашля народными средствами
Кстати, это также относится к сигаретному дыму в доме. Несмотря на угрожающие и иногда вызывающие тревогу кашель, нападение Круппа обычно доброкачественное. На следующее утро все может закончиться. Некоторые дети, однако, могут попасть в опасное для жизни состояние: они только изо всех сил пытаются перевести дыхание, беспокойны, их сердца преследуют, их кожа становится синей. Иногда даже неправильное впечатление об улучшении возникает, когда ребенок полностью исчерпан из-за одышки. На этом этапе сознание может быть омрачено.
 Частые причины влажного кашля – ОРЗ с локализацией воспалительного процесса в нижних (гортань, трахея, бронхи и легкие) и верхних (носоглотка, ротоглотка) отделах.
Частые причины влажного кашля – ОРЗ с локализацией воспалительного процесса в нижних (гортань, трахея, бронхи и легкие) и верхних (носоглотка, ротоглотка) отделах.
«Насколько он не может прийти!», Предупреждает профессор Бертольд Колетско из детской больницы «Хаунер» в Мюнхене с акцентом: Если воздушный голод усугубляется угрожающими, губы, руки или нос кончиками голубого, ребенок должен немедленно находиться в ближайшей клинике. Было бы неправильно и опасно в таких случаях ждать врача или неотложной медицинской помощи. Каждая минута может быть драгоценной. При первом приступе псевдогруппы ребенок обычно принимается в клинику и, ради безопасности, наблюдает до следующего утра.
Однако в большинстве случаев родители могут помочь своему ребенку незамедлительно принять неотложные меры. Самое главное - сохранять спокойствие, обнимать и успокаивать обезумевшего, возбужденного и тесного ребенка, подчеркивает Фонд детского здоровья. Дальнейшие меры: Обеспечьте влажный, холодный воздух. Если нет тумана или смога, откройте окно: ночной воздух облегчает дыхание. Такие же условия могут быть достигнуты с помощью «влажной камеры»: несите ребенка в ванную комнату, используйте ручной душ, чтобы горячая вода попала в ванну. Ребенок должен дышать влажным воздухом в вертикальном положении. Также полезно: откройте дверцу холодильника, чтобы ребенок мог дышать в выходящем холодном воздухе. После нападения ребенку нужно что-то холодное, предпочтительно холодный сок малины или чай.
- Когда крики набухают, а именно слизистая оболочка.
- Суета и суета только усиливают беспокойство ребенка, а также его одышку.
- В вертикальном положении на руке ребенок может также дышать лучше, чем лежать.
Причины влажного кашля:
- острый и хронический бронхит;
- пневмония;
- бронхиальная астма;
- инородное тело в дыхательных путях;
- бронхоэктаз;
- абсцесс легкого;
- туберкулез;
- аллергия.
Влажный кашель – первый признак заболеваний дыхательной системы, вызванных патогенной микрофлорой. Сопровождается увеличением образования бронхиальной слизи. Скопление вязкого секрета в просвете бронхов провоцирует присоединение бактериальной микрофлоры и осложнение воспалительного процесса. Происходит набухание слизистой и уменьшается двигательная активность мерцательного эпителия, что усложняет выведение секрета из просвета бронхов. При накоплении мокроты создается благоприятная среда для размножения и развития патогенной микрофлоры, что невозможно при продуктивном откашливании.
Лечение мокрого кашля у ребенка
Как только заболевание произошло, педиатр может назначить специальный аварийный суппозиторий с кортизоном для возможных новых изъятий Круппа, который заставляет слизистые оболочки отступать. Суппозиторий должен храниться в холодильнике и должен даваться только один или два раза в случае болезни. С другой стороны, антибиотики не нужны и бесполезны, поскольку псевдообъединения почти исключительно связаны с вирусами, подчеркивает Фонд детского здоровья.
Причины и патогенез
Комфорт для пострадавших родителей: после третьего дня рождения ребенка Крупп изъятия обычно легче, после шестого они останавливаются почти во всех случаях. Из-за роста, анатомические пропорции изменения гортани и сужения менее вероятны. Существует болезнь, которая напоминает псевдоприседание, но гораздо опаснее, но, к счастью, гораздо реже: острый ларингит, так называемый эпиглоттит. Поскольку ребенок может быть опасен для жизни, родители должны знать различия.
У детей в возрасте 2-4 месяцев кашлевой рефлекс выражен очень слабо, что усугубляет течение заболевания, сопровождающегося образованием мокроты. Ситуация улучшается с шести месяцев.
 Возникновению бронхоспазмов часто предшествует ринит и тонзиллит. Выделяемая слизь раздражает слизистую верхних дыхательных путей при стекании в глотку, что провоцирует кашлевой рефлекс. Сильный приступ отмечается в утреннее и вечернее время, особенно при перемене положения тела.
Возникновению бронхоспазмов часто предшествует ринит и тонзиллит. Выделяемая слизь раздражает слизистую верхних дыхательных путей при стекании в глотку, что провоцирует кашлевой рефлекс. Сильный приступ отмечается в утреннее и вечернее время, особенно при перемене положения тела.
Какие условия должны быть созданы при мокром кашле у ребенка?
Голос не звучит хриплым, но ярким, мягким и мягким, как горячий картофель во рту. Без быстрого лечения болезнь может быть фатальной, поэтому чрезвычайная ситуация!
- В случае псевдо-отряда голос ребенка суровый, хриплый или скучный.
- Проглатывание не затруднено, температура лишь незначительно повышается.
- При эпиглоттите здоровье ребенка почти быстро ухудшается.
- Ребенок лихорадочный и не хочет пить, потому что глотание ему болезненно.
Появлению кашля способствует:
- переохлаждение;
- понижение иммунного статуса;
- стресс-факторы (посещение дошкольных и школьных учебных заведений);
- контакт с больными детьми в детском коллективе;
- общение с заболевшими членами семьи;
- неполноценное питание;
- нарушение микроклимата в помещении;
- отсутствие прогулок на свежем воздухе.
Течение и разрешение воспалительного процесса зависит от характеристик бронхиального секрета: вязкости, эластичности и текучести или адгезивности (способности слизи к отделению во время кашлевого толчка).
Если ноты более горячие, чем обычно, у вас, вероятно, есть лихорадка. Обычно лихорадка является симптомом, что организм борется с инфекцией. Чтобы подтвердить свое подозрение, примите температуру вашего ребенка. Педиатр захочет узнать его точную температуру, чтобы лечить его.
Температура не является единственным фактором, который указывает на серьезную лихорадку. Возраст - важный фактор, а также их поведение. Помните, что температура всех людей поднимается к концу дня и началу ночи и падает между полуночью и в первые часы утра. Именно по этой причине большинство врачей и педиатров получают звонки, связанные с лихорадкой, к концу дня и началу ночи.
Симптомы
Кашель – не болезнь, а симптом патологического процесса (основной болезни) в детском организме.
 Кашель с мокротой у ребенка – характерный симптом при остром бронхите, обструктивном хроническом бронхите.
Бронхоэктатические состояния всегда сопровождаются кашлем. При пневмонии откашливание является положительным признаком, который указывает на начало выздоровления.
Кашель с мокротой у ребенка – характерный симптом при остром бронхите, обструктивном хроническом бронхите.
Бронхоэктатические состояния всегда сопровождаются кашлем. При пневмонии откашливание является положительным признаком, который указывает на начало выздоровления.
Когда следует звонить врачу, если у моего ребенка есть лихорадка?
Никто не знает вашего ребенка лучше вас. Если вы считаете, что заболели, и вы беспокоитесь, обратитесь к врачу, независимо от вашей температуры. Такой маленький ребенок должен быть осмотрен, чтобы исключить серьезную инфекцию или болезнь. Если ваш ребенок старше 3 месяцев, самое главное - посмотреть на их внешний вид и поведение. Если ваш малыш ведет себя нормально и глотает жидкости, нет необходимости вызывать врача, если его лихорадка не сохраняется более 24 часов или если она очень высокая.
Признаки влажного кашля:
- выделение вязкой мокроты во время кашлевого акта;
- бронхиальная обструкция (затрудненное отделение секрета при его достаточном наличии в просвете, частое покашливание);
- одышка и хрипы.
Характер выделяемой слизи укажет на причину возникновения влажного кашля. Секрет бывает слизистым и гнойным. Критерии оценки мокроты: вязкость, прозрачность, цвет.
Что сделает врач для лечения лихорадки моего ребенка?
Попросите врача немного рассказать о том, когда вам звонить. Обратитесь к врачу, если у вашего ребенка также есть следующие симптомы. Ваш маленький человек очень бледен или очень покраснел, или если у него мокрое меньше подгузников, чем обычно. Сыпь может указывать на более серьезную проблему, если она сопровождается лихорадкой. Небольшие красно-фиолетовые пятна на коже, которые не становятся белыми или бледными при нажатии, или крупные фиолетовые пятна, могут быть признаком очень серьезной бактериальной инфекции. Это может указывать на то, что у вас пневмония или респираторно-синцитиальный вирус.
Если вашему ребенку меньше 3 месяцев, врач захочет, чтобы вы отвезли его в офис, чтобы осмотреть его.
- Потеря аппетита Признаки инфекции ушей.
- Раздражительность.
- Сонливость.
- Диарея.
- Заметьте, что у вашего ребенка сыпь, и вы не знаете причину.
- Он испытывает трудности с дыханием даже после вытирания носа резиновой лампой.
- Если ваш ребенок кажется больным, и его температура ниже нормы.
- Иногда очень маленькие дети становятся холодными, а не горячими, когда болеют.
В возрасте до 2-3 месяцев болезни органов дыхания могут протекать со стертой клинической картиной при внезапном ухудшении состояния.
Сопутствующие симптомы при влажном кашле, которые требуют медицинского вмешательства:
Он может попросить вас не давать ему какое-либо лекарство, чтобы снизить лихорадку, пока он сам не примет температуру. Если ваш ребенок старше 3 месяцев, он ведет себя нормально, глотает жидкости и не имеет каких-либо других симптомов тяжелой болезни, врач может порекомендовать ждать 24 часа, прежде чем отвезти его в клинику.
Поскольку лихорадка часто является первым симптомом заболевания, врачи иногда не могут найти других значительных симптомов, когда они слишком рано исследуют ребенка. В зависимости от уровня дискомфорта вашего ребенка, врач может порекомендовать вам дать ацетаминофен-младенцу, чтобы снизить его температуру.
- Плохое самочувствие – вялость, апатия, отсутствие аппетита, бледность.
- Одышка (учащенное дыхание, сопровождается усиленным дыханием) – признак поражения нижних отделов дыхательных путей.
- Повышение температуры тела (особенно при развивающейся лихорадке) до 39°С.
Важно! Особенного внимания требует частый кашель с повышением температуры выше 38°С у ребенка младше 3 месяцев.
Если лихорадка является защитой от инфекции, почему мы должны пытаться ее снизить?
Если у вас есть симптомы, указывающие на наличие серьезного заболевания или инфекции, врач попросит вас принять его на консультацию, независимо от вашего возраста или в отделение неотложной помощи, если вы позвоните после рабочего дня. Поскольку лихорадка является частью защиты организма от бактерий и вирусов, некоторые исследователи предположили, что организм может более эффективно атаковать инфекции, если температура была высокой.
Лечение влажного кашля
Бактерии и вирусы предпочитают температуру тела 37 градусов по Цельсию. Лихорадка также говорит организму производить больше белых кровяных клеток и антител для борьбы с инфекцией. С другой стороны, если температура вашего ребенка слишком высока, ему будет слишком неудобно есть, пить или спать, что усложнит его выздоровление.
Течение болезни
 Кашель с мокротой у ребенка при остром воспалении свидетельствует о разрешении патологического процесса. При хроническом течении заболевания появление влажного кашля говорит об обострении процесса.
Кашель с мокротой у ребенка при остром воспалении свидетельствует о разрешении патологического процесса. При хроническом течении заболевания появление влажного кашля говорит об обострении процесса.
Если лихорадка вашего маленького человека не влияет на их поведение, вам не нужно ничего давать, чтобы понизить температуру. Предложите много грудного молока или формулы, чтобы избежать обезвоживания, и не переедайте его, когда вы спите. Если температура вашего тела выше нормы, из-за избыточной одежды, или день горячий, помогите ему остыть, взяв какую-то одежду и побуждая его отдохнуть или спокойно поиграть в прохладном месте.
Какие лихорадочные препараты безопасны для моего ребенка?
Если врач одобрит, вы можете использовать ацетаминофен или детскую ибупрофен для снижения температуры. Будьте очень осторожны, когда даете лекарство вашему ребенку. Ваш вес определит правильную дозу. Всегда используйте посуду, которая поставляется с лекарством, чтобы дать вам точную сумму.
В зависимости от того, течение болезни бывает:
- острым (до 3 недель);
- подострым (3-8 недель);
- хроническим (3-8 недель и более).
Кашель у детей часто протекает скрыто в связи с физиологической возрастной неспособностью произвести откашливание мокроты. Дети младшего возраста (2 года и менее) не умеют кашлять. Кашлевые выделения в возрасте ребенка 1 год-5 лет отделяются труднее, чем у старших детей. Мокрота характеризуется повышенной вязкостью и слабой адгезивной способностью.
Если бронхоспазм вызван переохлаждением организма, то болезнь, как правило, имеет острое течение и может проходить без специфического лечения. Осложненный процесс, спровоцированный патогенной микрофлорой, длится около месяца, протекает подостро или переходит в хроническую форму.
Лечение
Прежде всего нужно выбрать средства, влияющие на силу, частоту и характер кашля. При продуктивном процессе прибегают к использованию муколитиков, отхаркивающих средств и противокашлевых препаратов, которые оказывают антимикробное, противовоспалительное, местноанестезирующее и анальгезирующее действие.
 Современная фармакология располагает лекарствами растительного происхождения, адекватное применение которых оказывается достаточно эффективным в качестве монотерапии. Активные компоненты – алкалоиды и сапонины лекарственных трав – стимулируют работу бронхиального эпителия, умеренно увеличивая секрецию слизи.
Современная фармакология располагает лекарствами растительного происхождения, адекватное применение которых оказывается достаточно эффективным в качестве монотерапии. Активные компоненты – алкалоиды и сапонины лекарственных трав – стимулируют работу бронхиального эпителия, умеренно увеличивая секрецию слизи.
Практически все фитопрепараты имеют политерапевтическое действие и направлены на разжижение и активное выведение патологического секрета из легких и бронхов.
Для терапии болезни с выделением слизи в достаточном количестве оптимальным будет использование муколитиков. Сиропы применяются для от 2-х лет и старше в качестве монотерапии. Возможно их сочетание с другими средствами (антибиотиками, антигистаминными препаратами).
 Скудные выделения требуют применения отхаркивающих средств. Они активизируют бронхиальную секрецию и улучшают двигательную способность мерцательного эпителия.
Скудные выделения требуют применения отхаркивающих средств. Они активизируют бронхиальную секрецию и улучшают двигательную способность мерцательного эпителия.
Действие противокашлевых препаратов направлено на угнетение кашлевого рефлекса и уменьшение силы кашлевого толчка, что противопоказано при наличии в просвете бронхов и трахеи большого количества слизи. В противном случае произойдет чрезмерное накопление продуктов воспаления в дыхательных путях и усугубление патологического процесса.
Важно! Лекарственные средства, угнетающие кашлевой рефлекс, назначает только врач после осмотра ребенка и установления диагноза.
Часто влажный кашель у ребенка не требует специального лечения, если врач не отмечает изменений в общем состоянии. Достаточным будет использование витаминно-минерального комплекса и иммунопротекторов. Рекомендуют давать ребенку больше теплого питья.
Помогает устранить кашлевой синдром:
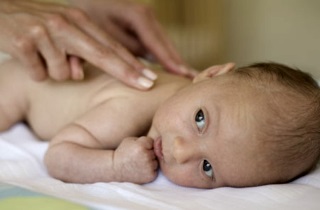
- Выкладывание годовалого младенца на живот (лечебная гимнастика). Упражнение способствует возникновению кашля в связи с раздражением слизистой стекающей по стенке носоглотки мокротой.
- Стимуляция кашля у грудных детей с помощью ложечки. Раздражается корень языка, что способствует возникновению рвотно-кашлевого рефлекса. Манипуляция требует определенных навыков, которые позволяют вовремя прекратить процедуру, не доводя до рвоты, а провоцируя лишь откашливание. Стимулировать кашель можно только перед кормлением или через полчаса после него.
Важно! Самостоятельное лечение кашля без предварительной консультации с педиатром, особенно у детей до 2 лет, приводит к осложнению воспалительного процесса.
Характер кашля при разных заболеваниях может существенно различаться, и лечить его нужно разными способами. Так выделяют сухой, непродуктивный и влажный, продуктивный кашель. Первый более характерен для начальной стадии многих заболеваний, второй развивается позже и наблюдается в течение продолжительного периода.
Продуктивный, с мокротой, кашель не так мучителен, как сухой, лающий, не приносящий облегчения. Поэтому поначалу лечение направлено преимущественно на во влажный. Далеко не всегда ребенок начинает кашлять в связи с болезнью, так что для начала нужно разобраться с причинами этого симптома.
Всегда ли кашель требует лечения?
Кашель, как лающий, так и продуктивный, является рефлекторной реакцией и часто развивается по достаточно безобидным причинам. При влажном кашле обычно отделяется мокрота, состоящая из более или менее густой слизи. Это секрет, который вырабатывают железистые клетки слизистой различных органов дыхания. Чем гуще слизь, тем труднее , она налипает на стенки дыхательных путей и мешает откашляться.
Иногда приступ кашля провоцирует не вырабатываемая самими респираторными органами слизь, а затекающая в них слюна.
У ребенка это зачастую происходит:
- во время сна;
- в период прорезывания зубов, сопровождающийся повышенным слюноотделением.
Кратковременные и нечастые эпизоды кашля в детском возрасте – нормальное физиологическое явление. Лающий может быть реакцией на резкий запах, раздражение пылью, а мокрый – на попадание в дыхательные пути слизи из носоглотки, слюны, у грудничков – молока. Здоровый ребенок может кашлять до 15 раз на протяжении дня, преимущественно в утреннее время. Такие приступы быстро проходят, особенно если сопровождаются откашливанием слизи, и лечить их не нужно.
Основания для беспокойства есть в таких случаях:
- внезапно начавшийся приступ кашля долго не прекращается;
- появляется одышка, ребенок жалуется на боли в груди;
- держится высокая температура, особенно опасно ее повышение до 38⁰ и выше, а также продолжительность больше суток;
- приступы кашля сопровождаются хрипами;
- развиваются нарушения сна, потеря аппетита.
Необходимо внимательно следить за мокротой, выделяющейся при кашле. Насыщенный зеленый или ржавый цвет, примеси крови, неприятный запах мокроты – признаки заболеваний, при которых необходимо серьезное лечение.
Мокрота – информативный симптом
Если у ребенка кашель лающий, причиной может быть скудное образование мокроты, типичное для ранней стадии ОРВИ или острого бронхита, а также сухость воздуха в помещении. Увлажнив воздух, можно повысить продуктивность кашля и облегчить его.
При кашле с мокротой ее особенности указывают на характер заболевания:
- при ОРВИ, заболеваниях верхних дыхательных путей вирусной природы, аллергических реакциях мокрота водянистая, прозрачная;
- при – более вязкая, обильная. Белый или желтоватый цвет, помутнение слизи указывают на присоединение бактериальной инфекции, которую нужно лечить с применением антибиотиков;

- мутный зеленый цвет присущ гнойной мокроте. Она характерна для тяжелого, затяжного, зачастую хронического воспалительного процесса, требующего антибиотикотерапии;
- стекловидная мокрота вязкой консистенции типична для бронхиальной астмы, лечение которой должно проводиться с применением бронхолитических препаратов;
- кашлем со зловонной гнойной мокротой сопровождаются тяжелые заболевания бронхолегочного дерева – бронхоэктазы и абсцесс легкого. Примеси крови в мокроте могут быть симптомом как этих болезней, так и туберкулеза, сердечной недостаточности.
Чтоб лечение было максимально эффективным и адекватным, нужно выявить возбудителя воспалительного процесса, сопровождающегося кашлем. С этой целью врач может назначить .
Лечение влажного кашля
Говорить о лечении кашля не совсем правильно, поскольку это симптом, а лечить надо болезнь. Поэтому нужно выяснить, какое заболевание вызвало лающий или влажный кашель, и сосредоточить усилия на лечении причины. При диагностике учитывается комплекс симптомов, результаты анализов, обследования ребенка врачом.
Борьба с причиной кашля
В зависимости от природы инфекционного заболевания назначаются противовирусные, противогрибковые препараты, антибиотики. неинфекционного происхождения, лающий или мокрый, лечится с применением антигистаминных препаратов. При повышении температуры назначают жаропонижающие.

Особый подход требуется при врожденных патологиях, пороках развития дыхательных путей, а также при гастро-эзофагиальном рефлюксе. Эти заболевания тоже могут сопровождаться влажным кашлем, а их консервативное лечение не всегда эффективно.
Симптоматическое лечение
Исчезновения кашля можно ожидать вскоре после излечения основного заболевания. Но лучше параллельно с устранением причины позаботиться об облегчении симптомов.
Симптоматическое лечение влажного кашля осуществляется с приемом лекарственных препаратов внутрь и в форме ингаляций. Достаточно успешно этот симптом у ребенка можно лечить с применением народных рецептов. Наряду с фармакологическим лечением показано проведение .

Из фармакологических препаратов детям назначают отхаркивающие и муколитические лекарства, синтетические и на основе растительных компонентов:
- дети до 2 лет могут принимать Амброксол в виде сиропа, раствор гранул Флуимуцила (ацетилцистеин);
- сироп Алтейка из-за содержания этилового спирта не назначают детям до 2 лет, с 2 до 6 его рекомендуется разводить водой;
- растительным сиропом Доктор МОМ можно лечить детей с 3 лет;
- аэрозольные ингаляции с отхаркивающими и муколитическими препаратами рекомендуется проводить с 5 лет.
Хорошо помогают отхождению мокроты при влажном кашле такие процедуры:
- массаж грудной клетки и спинки постукивающими, вибрирующими движениями подходит для грудничков. Ребенка нужно держать так, чтоб голова была опущена;
- у детей постарше массаж можно сочетать с дыхательными упражнениями;
- паровые ингаляции с содой, травяными настоями с осторожностью и по назначению врача проводят после года. Они эффективны только при заболеваниях верхних дыхательных путей. При бронхитах, трахеобронхитах необходимо применение небулайзера;
- и прогревания с помощью парафина или озокерита.
![]()
Любые тепловые процедуры можно проводить только при нормальной температуре тела. При бактериальной инфекции, крови в мокроте они противопоказаны.
Народные рецепты:
- теплое витаминное, щелочное питье, молоко с минеральной водой (1:3) или добавлением соды;
- с отхаркивающим эффектом: цвет бузины, липы, ромашки, трава шалфея, лист мать-и-мачехи, подорожника, ягоды калины;
- сиропы: сок лука с медом и лимонным соком, сок калины с сахаром, полстакана лимонного сока, 2 столовых ложки меда и 1 столовая ложка очищенного глицерина;
- овощные соки: морковный, смешанный в равных пропорциях с сахарным сиропом, капустный с добавлением сахара;
- отвар инжира в молоке (2-3 ягоды на стакан);
- согревающие компрессы: 3 части теплой воды и 1 часть яблочного уксуса с добавление небольшого количества меда, слегка подогретого подсолнечного масла.
При кашле у детей необходимо создать условия, способствующие скорейшему превращению сухого кашля во влажный и облегчению последнего. Для этого нужно:

- Поддерживать в помещении температуру 18-20⁰, не допуская переохлаждения и перегрева ребенка.
- Контролировать влажность воздуха и при необходимости пользоваться увлажнителем. Это поможет справиться с густой трудноотделяемой мокротой, повысить продуктивность кашля.
- Активно поить пациента негазированными теплыми напитками, витаминными отварами, чаями и морсами, слабощелочной минеральной водой.
- При нормальной температуре тела и в хорошую погоду – . При этом двигательная активность ребенка должна быть умеренной, чтоб он не вспотел.
- Постельный режим показан только при тяжелом состоянии с высокой температурой. Ребенку с кашлем можно и нужно двигаться, менять положение тела, но не переутомляться и не перевозбуждаться.
Продуктивный кашель в детском возрасте может быть вызван разнообразными причинами, в том числе физиологическими. Эпизоды физиологического кашля проходят быстро и не требуют лечения, а вот патологический кашель, связанный с болезнями, нужно лечить. При этом нужно бороться с причиной болезни, а не только с ее симптомом – кашлем.
